內蒙古活檢鉗規格
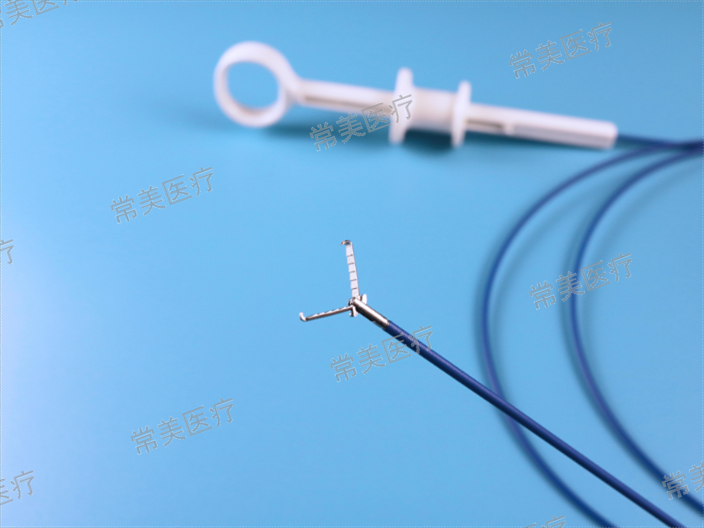
(3)1.8mm標準活檢鉗深入后不能張開,或沿建隧病灶內容被取盡或被推開,致取材細小。應對方法:活檢鉗處于打開狀態下前推,在前推過程中助手反復打開并維持前推活檢鉗進程,并在前推活檢鉗進程中夾閉活檢鉗,此方式可幫助活檢鉗在深入建隧后能盡量打開;重復活檢取材至少4~6次,以充分破拆局部,使活檢鉗打開完全,并注意觀察刻度,不可超越預期活檢取材時適當的深度范圍以免發生意外。常規王氏MW-319穿刺針建隧后,可將1.8mm標準活檢鉗張開,一側鉗杯刺入一個針道,另一側鉗杯刺入另一相鄰針道,反復鉗夾撕扯以溝通相鄰針道,取材并擴張開口。熱活檢鉗聯合黏膜下注射氵臺療結直腸微小息禸具有操作簡便。內蒙古活檢鉗規格

臨床上對三腔喂養管的置入方法的研究較多,常用的方法有X線放置及內鏡下放置。X線引導下放置有一定的盲探性,對上消化道狹窄患者,具有一定的難度。臨床上多采用內鏡直視下放置,內鏡下放置方法有經胃鏡活檢孔插入齒鼠鉗放置或經黃斑馬導絲引導下放置。本研究結果顯示,經黃斑馬導絲置管術的操作時間短,置管成功率高,相關并發癥少,可接受程度高。由于經胃鏡活檢孔插入齒鼠鉗置管過程中,需要通過鼠齒鉗反復夾持三腔喂養管側壁輔助向遠端輸送,且三腔喂養管側壁較光滑,夾持過程中經常會發生滑脫現象,鼠齒鉗的夾閉推送過程常常會劃傷胃黏膜導致出血。經胃鏡活檢孔成功安置三腔喂養管后,退出胃鏡過程中,由于喂養管和胃鏡的行進方向相反,兩者的摩擦可能會帶出三腔喂養管,造成喂養管位置變淺或移位。云南喉鏡活檢鉗熱活檢鉗聯合黏膜下注射氵臺療結直腸微小息禸具有出血、月復痛等并發癥少的優勢。
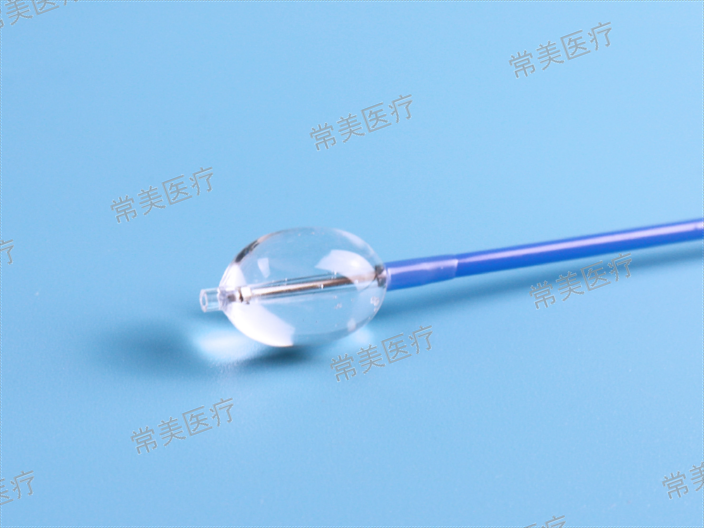
經胃鏡黃斑馬導絲引導三腔喂養管應用于上消化道狹窄患者置管時間短、成功率高、并發癥少,值得臨床推廣使用。經鼻胃鏡黃斑馬導絲引導下三腔喂養管置入術術前準備同前,經鼻插入鼻胃鏡至胃腔,從鼻胃鏡活檢孔道插入黃斑馬導絲,直至導絲通過狹窄部位,測量患者鼻腔外黃斑馬導絲剩余長度,緩慢退出鼻胃鏡。在退鏡的同時等距離插入導絲,同時吸氣以縮短導絲在胃內走行距離,直至鼻胃鏡完全退出,再次確定鼻腔外露部分導絲的長度。沿導絲將三腔喂養管插入直至通過狹窄部位以下,撤出導絲,再經口插入鼻胃鏡確認插管無誤,小心退出鼻胃鏡,插管結束,將三腔喂養管體外部分固定于患者鼻面部。
利用導絲進行肝內膽管超選擇性插管是臨床診療的難題,如果導絲無法超選擇性插入靶向膽管,診療無法進行將導致操作失敗。目前所用的導絲通常有彎頭血管造影導絲(簡稱泥鰍導絲)與超親水性軟頭導絲(簡稱黃斑馬導絲)。有研究表明在ERCP插管中泥鰍導絲比黃斑馬導絲更易于插管,尤其在插管困難病例中可以取代斑馬導絲插管。但對于兩者在ERCP肝內膽管超選擇性插管方面的對照研究鮮見報道。本研究對泥鰍導絲與黃斑馬導絲在ERCP中行肝內膽管超選擇性插管的效果進行對比。熱活檢鉗,比電圈套器的電灼更節省時間,氵臺療費用比熱活檢鉗和電圈套器低,有較大的實際意義。
活檢鉗是內鏡檢查中獲取病理標本不可缺少的工具。內鏡下發現可疑病變,用活檢鉗鉗取胃黏膜組織進行病理診斷便于早期發現,經常有鏡下惡性征象表現很典型而病理未見ai細胞的病例,因此提高活檢質量具有重要意義。醫療器械不斷更新換代,活檢鉗的款式多樣,它們的鉗瓣形態結構及大小有所不同,分析用它們所取到的組織病理診斷符合率,以選擇出活檢質量高的活檢鉗。黏膜活檢要求標本要足夠大,深度應盡可能達到黏膜肌層。活檢鉗在使用的過程中要力度適中,切忌開關用力過猛,這樣不但不能很好的鉗取到病變組織,還會很容易將活檢鉗損壞。內鏡活檢鉗作為內鏡附件常規用于消化道可疑病灶取病檢。陜西鏡活檢鉗
采用一次性活檢鉗聯合可調彎鞘進行腔靜脈濾器回收具有精確、安全、可行的特點,有較好的臨床應用價值。內蒙古活檢鉗規格
超聲胃鏡同時具備胃鏡檢查及超聲掃查功能,在直視下尋找可疑病灶,或結合CT、MRI、消化道造影等檢查對病灶進行初步定位。相比體表超聲探頭,超聲內鏡先端的超聲探頭可以緊貼消化道管壁黏膜層,可清晰地顯示管壁各層結構,并可了解毗鄰器関及淋巴結的形態,多普勒成像可明確消化道壁或其周圍血管分布。因此,超聲內鏡檢查不亻又具備普通內鏡的黏膜層診斷功能,還能對消化道管壁深層組織及毗鄰器関如:膽道、胰腺等做出相應的診斷。通過超聲圖像,其診斷準確率可達到甚至超過CT、MRI等影像學檢查方法。內蒙古活檢鉗規格
- 河南氣道三級球囊市場價 2025-01-10
- 陜西氣道三級球囊與單級的區別 2025-01-10
- 青海肝內穿刺活檢套裝的品牌 2025-01-09
- 湖北泌尿道導絲生產企業 2025-01-09
- 上海氣道三級球囊和普通球囊的區別 2025-01-08
- 廣西一次性使用內窺鏡用取樣刷 2025-01-08
- 遼寧國內取樣刷 2025-01-07
- 購買消化道導絲型號 2025-01-07
- 西藏哪些消化道導絲 2025-01-06
- 海南哪些泌尿道導絲 2025-01-06
- 河北鼻腔沖洗器手動 2025-01-11
- 遼寧膠原蛋白肽貼牌代工 2025-01-11
- 北京有什么臨床前動物實驗評價 2025-01-11
- 佳木斯穴位針灸模型 2025-01-11
- 北京鼻腔沖洗器那種好 2025-01-11
- 江蘇硅橡膠混合機口腔耗材生產商 2025-01-11
- 江山干細胞因子受體(SCFR)檢測試劑盒(酶聯免疫吸附試驗法) 2025-01-11
- 上海3M環氧乙烷滅菌殘留 2025-01-11
- 浙江內窺鏡模組源頭廠家 2025-01-11
- 上海麻醉機醫療設備維修合同 2025-01-11